Prostaatkanker
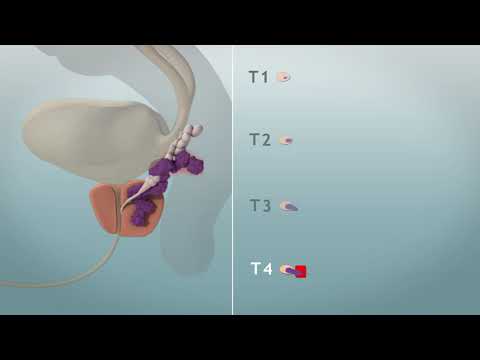
Prostaatkanker is kanker wat in die prostaatklier begin. Die prostaat is 'n klein, okkerneutvormige struktuur wat deel uitmaak van die voortplantingstelsel van 'n man. Dit draai om die uretra, die buis wat urine uit die liggaam vervoer.
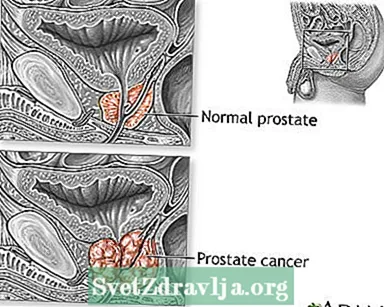
Prostaatkanker is die algemeenste oorsaak van kankersterftes by mans ouer as 75 jaar. Prostaatkanker kom selde voor by mans jonger as 40 jaar.
Mense met 'n hoë risiko sluit in:
- Afro-Amerikaanse mans, wat ook meer geneig is om hierdie kanker op elke ouderdom te ontwikkel
- Mans ouer as 60 jaar
- Mans wat 'n vader of broer het met prostaatkanker
Ander mense wat in gevaar is, sluit in:
- Mans wat al rondom Agent Orange was
- Mans wat 'n dieet met baie vet eet, veral dierevet
- Vetsugtige mans
Prostaatkanker kom minder voor by mense wat nie vleis eet nie (vegetariërs).
'N Algemene probleem by byna alle mans as hulle ouer word, is 'n vergrote prostaat. Dit word benigne prostaathiperplasie of BPH genoem. Dit verhoog nie u risiko vir prostaatkanker nie. Maar dit kan u bloedtoetsuitslag vir prostaat-spesifieke antigeen (PSA) verhoog.
Met vroeë prostaatkanker is daar dikwels geen simptome nie.
Die PSA-bloedtoets kan gedoen word om mans op prostaatkanker te ondersoek. Dikwels styg die PSA-vlak voordat daar simptome is.
Die onderstaande simptome kan voorkom by prostaatkanker omdat dit groter word in die prostaat. Hierdie simptome kan ook veroorsaak word deur ander prostaatprobleme:
- Vertraagde of vertraagde begin van urinêre stroom
- Dripping of lekkasie van urine, meestal na urinering
- Stadige urinêre stroom
- Trek by die urinering of as u nie al die urine kan leegmaak nie
- Bloed in die urine of semen
Wanneer die kanker versprei het, kan daar pyn in die been of sagtheid wees, meestal in die onderrug en bekkenbene.
'N abnormale digitale rektale ondersoek is dalk die enigste teken van prostaatkanker.
'N Biopsie is nodig om te bepaal of u prostaatkanker het. 'N Biopsie is 'n prosedure om 'n monster weefsel uit die prostaat te verwyder. Die monster word na die laboratorium gestuur vir ondersoek. Dit sal in u dokter se kantoor gedoen word.
U dokter kan 'n biopsie aanbeveel as:
- U het 'n hoë PSA-vlak
- 'N Digitale rektale eksamen toon 'n harde of ongelyke oppervlak
Die biopsie-resultaat word gerapporteer met behulp van 'n Gleason-graad en 'n Gleason-telling.
Die Gleason-graad vertel hoe vinnig kanker kan versprei. Dit gradeer gewasse op 'n skaal van 1 tot 5. U kan verskillende grade kanker in een biopsiemonster hê. Die twee mees algemene grade word bymekaar getel. Dit gee u die Gleason-telling. Hoe hoër u Gleason-telling, hoe groter kans dat kanker buite die prostaat kan versprei:
- Punte 2 tot 6: Laagraadse prostaatkanker.
- Telling 7: middel- (of middelgraad) kanker. Die meeste prostaatkankers val in hierdie groep.
- Punte 8 tot 10: hoë graad kanker.
'N Ander graadstelsel, die 5 Grade Group System, beskryf beter hoe kanker sal optree en reageer op behandeling:
- Graadgroep 1: Gleason-telling 6 of laer (lae graad kanker)
- Graadgroep 2: Gleason-telling 3 + 4 = 7 (mediumgraad kanker)
- Graadgroep 3: Gleason-telling 4 + 3 = 7 (mediumgraad kanker)
- Graadgroep 4: Gleason-telling 8 (hoë graad kanker)
- Graadgroep 5: Gleason-telling 9 tot 10 (hoë graad kanker)
'N Laer groep dui op 'n beter kans vir suksesvolle behandeling as 'n hoër groep. 'N Hoër groep beteken dat meer van die kankerselle anders lyk as normale selle. 'N Hoër groep beteken ook dat dit waarskynliker is dat die gewas aggressief sal versprei.
Die volgende toetse kan gedoen word om te bepaal of die kanker versprei het:
- CT skandering
- Beenskandering
- MRI-skandering
Die PSA-bloedtoets sal ook gebruik word om u kanker na behandeling te monitor.
Behandeling hang van baie dinge af, insluitend u Gleason-telling en u algemene gesondheid. U dokter sal u behandelingsopsies met u bespreek.
As die kanker nie buite die prostaatklier versprei het nie, sluit algemene behandelings in:
- Chirurgie (radikale prostatektomie)
- Bestralingsterapie, insluitend bragiterapie en protonterapie
As u ouer is, kan u dokter aanbeveel om net die kanker te monitor met PSA-toetse en biopsies.
Hormoonterapie word hoofsaaklik gebruik vir kanker wat buite die prostaat versprei het. Dit help om simptome te verlig en voorkom die groei en verspreiding van kanker. Maar dit genees nie die kanker nie.
As prostaatkanker versprei, selfs nadat hormoonterapie, chirurgie of bestraling probeer is, kan die behandeling insluit:
- Chemoterapie
- Immunoterapie (medisyne wat veroorsaak dat die immuunstelsel kankerselle aanval en doodmaak)
Chirurgie, bestralingsterapie en hormoonterapie kan u seksuele prestasie beïnvloed. Probleme met urienbeheer is moontlik na 'n operasie en bestralingsterapie. Bespreek u bekommernisse met u gesondheidsorgverskaffer.
Na behandeling vir prostaatkanker sal u fyn dophou om seker te maak dat die kanker nie versprei nie. Dit behels roetine-ondersoeke, insluitend PSA-bloedtoetse (gewoonlik elke 3 maande tot 1 jaar).
U kan die spanning van siektes verlig deur by 'n prostaatkanker-ondersteuningsgroep aan te sluit. As u met ander deel wat gemeenskaplike ervarings en probleme het, kan u nie alleen voel nie.
Hoe goed u vaar, hang af van of die kanker buite die prostaatklier versprei het en hoe abnormaal die kankerselle is (die Gleason-telling) wanneer u gediagnoseer word.
'N Kuur is moontlik as die kanker nie versprei het nie. Hormoonbehandeling kan die oorlewing verbeter, selfs al is dit nie moontlik om te genees nie.
Bespreek die voordele en nadele van PSA-ondersoek met u gesondheidsorgverskaffer.
Praat met u verskaffer oor moontlike maniere om u risiko vir prostaatkanker te verlaag. Dit kan lewensstylmaatreëls insluit, soos dieet en oefening.
Daar is geen medisyne wat deur die FDA goedgekeur is om prostaatkanker te voorkom nie.
Kanker - prostaat; Biopsie - prostaat; Prostaatbiopsie; Gleason-telling
- Bekkenbestraling - ontslag
- Prostaatbragiterapie - ontslag
- Bestralingsterapie - vrae wat u dokter moet vra
- Radikale prostatektomie - ontslag
 Manlike voortplantingsanatomie
Manlike voortplantingsanatomie Manlike urienweg
Manlike urienweg BPH
BPH Prostaatkanker
Prostaatkanker PSA bloedtoets
PSA bloedtoets Prostatektomie - Reeks
Prostatektomie - Reeks Transuretrale reseksie van die prostaat (TURP) - reeks
Transuretrale reseksie van die prostaat (TURP) - reeks
Amerikaanse Urologiese Vereniging webwerf. PSA-toetsing vir die voorbereiding en die behandeling van prostaatkanker na behandeling: 2013 hersiening van die beste praktykverklaring van 2009. www.auanet.org/guidelines/prostate-specific-antigen-(psa)-best-practice- statement. Besoek op 5 Desember 2019.
Amerikaanse Urologiese Vereniging webwerf. Vroeë opsporing van prostaatkanker (2018): kliniese riglyn. www.auanet.org/guidelines/prostate-cancer-early-detection-guideline. Besoek op 22 Augustus 2019.
National Cancer Institute webwerf. Prostaatkankerbehandeling (PDQ) gesondheidswerker weergawe. www.cancer.gov/types/prostate/hp/prostate-treatment-pdq. Opgedateer 20 September 2019. Besoek op 5 Desember 2019.
National Comprehensive Cancer Network webwerf. NCCN kliniese praktykriglyne in onkologie (NCCN-riglyne): prostaatkanker. Weergawe 4.2019. www.nccn.org/professionals/physician_gls/pdf/prostate.pdf. Opgedateer 19 Augustus 2019. Besoek op 4 September 2019.
Nelson WG, Antonarakis ES, Carter HB, De Marzo AM, DeWeese TL. Prostaatkanker. In: Niederhuber JE, Armitage JO, Kastan MB, Doroshow JH, Tepper JE, reds. Abeloff se kliniese onkologie. 6de uitg. Philadelphia, PA: Elsevier; 2020: hoofstuk 81.
Stephenson AJ, Klein EA. Epidemiologie, etiologie en voorkoming van prostaatkanker. In: Wein AJ, Kavoussi LR, Partin AW, Peters CA, reds. Campbell-Walsh urologie. 11de uitg. Philadelphia, PA: Elsevier; 2016: hoofstuk 107.
Amerikaanse Taakmag vir voorkomende dienste, Grossman DC, Curry SJ, et al. Sifting vir prostaatkanker: Amerikaanse aanbeveling van die Task Force vir voorkomende dienste. JAMA. 2018; 319 (18): 1901-1913. PMID: 29801017 www.ncbi.nlm.nih.gov/pubmed/29801017.
